Bệnh Bạch hầu
Bệnh bạch hầu là một bệnh truyền nhiễm cấp tính, lây theo đường hô hấp, do trực khuẩn Corynebacterium diphatheriae gây nên. Đặc điểm lâm sàng của bệnh là tổn thương chủ yếu ở vùng mũi, họng, thanh quản… với những màng giả, kèm theo những biểu hiện nhiễm trùng, nhiễm độc nặng (thường là nhiễm độc thần kinh và viêm cơ tim) do ngoại độc tố của trực khuẩn.
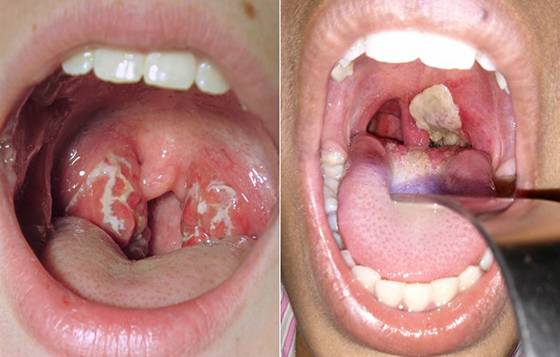
Ảnh minh họa
Nguồn bệnh: duy nhất là người (người mang khuẩn và bệnh nhân). Bệnh nhân có thể lây cuối thời kỳ nung bệnh. Người mang khuẩn có thể là người mang khuẩn không triệu chứng (chiếm 10 – 50% trong vụ dịch) hoặc mang khuẩn sau khi bị bệnh (có thể kéo dài 2-3 tuần đến hàng tháng, có trường hợp đến 64 tuần).
Đường lây và miễn dịch:
- Lây chủ yếu qua đường hô hấp do tiếp xúc trực tiếp (ho, hắt hơi, nói chuyện,…) thông qua dịch tiết từ mũi, họng của bệnh nhân.
- Ngoài ra, có thể lây gián tiếp qua đồ dùng, quần áo, thức ăn… bị ô nhiễm mầm bệnh (trong đó đáng chú ý là sữa tươi).
Mức độ cảm thụ, miễn dịch và đặc điểm dịch tễ:
- Trẻ sơ sinh: thường có miễn dịch thụ đồng từ mẹ truyền cho nên không mắc bệnh. Miễn dịch này mất đi trước tháng thứ 6.
- Tuổi dễ mắc bệnh là trẻ em dưới 15 tuổi. Chỉ số nhiễm bệnh khoảng 15-20% ở trẻ chưa có miễn dịch.
- Những nước vùng ôn đới và những tháng mùa lạnh thường dễ có dịch xảy ra.
- Miễn dịch sau khi khỏi bệnh: không phải lúc nào cũng bền vững (tỷ lệ tái phát bệnh khoảng 2-5%). Nhiễm khuẩn thể ẩn cũng có miễn dịch như khi bị bệnh. Miễn dịch sau tiêm giải độc tố thường kéo dài và giảm dần, do vậy, ở người lớn, nếu không tiêm chủng nhắc lại vẫn có thể bị bệnh. Phát hiện khả năng miễn dịch của cơ thể với trực khuẩn bạch hầu bằng phản ứng Schick – đó là một phản ứng trung hòa (tiêm trong da một lượng nhỏ 0,1 ml độc tố bạch hầu nguyên chất, tương đương 1/50 MLD, hòa tan trong albumin). Nếu cơ thể không có kháng thể kháng độc tố bạch hầu sẽ có phản ứng viêm tại chỗ. Ngược lại, khi phản ứng (-) là cơ thể có kháng thể kháng độc tố bạch hầu. Tuy nhiên, phản ứng Schick thường chỉ được áp dụng trong điều tra dịch tễ bệnh bạch hầu.
Lâm sàng:
Bạch hầu họng: là thể hay gặp nhất (chiếm 40-70% số trường hợp).
Nung bệnh: thường 2-5 ngày, có thể đến 10 ngày.
Toàn thân: thường sốt nhẹ 3705 – 380C nhưng trẻ quấy khóc, mệt nhiều, da xanh, mạch nhanh, kém ăn, bỏ bú…Số lượng bạch hầu ở máu ngoại vi tăng nhẹ.
Họng: viêm đỏ, hơi đau khi nuốt, hai bên có phù nề làm cổ bạnh ra, hạch cố hơi đau. Khám họng thấy có màng giả trên bề mặt amydal. Màng giả màu trắng hay xám, ánh vàng, nhẵn bóng, nổi gờ và bám chắc trên mặt amydal, hơi rắn, rất khó bóc tách, nếu bóc tách thì thường chảy máu. Màng giả không bị tan ra khi cho vào trong nước.
Chú ý:
Khi màng giả chỉ khu trú ở amydal là bạch hầu họng thể khu trú.
Khi màng giả lan ra ngoài amydal (cột trước, cột sau, vòm họng, thành sau họng, lưỡi gà) đó là bạch hầu họng thể lan rộng.
Bạch hầu thanh quản (gặp ở 20 – 30% số trường hợp)
Đa số là thứ phát sau bạch hầu họng (màng giả từ họng lan xuống), hiếm thấy bạch hầu thanh quản tiên phát. Bạch hầu thanh quản thường diễn biến qua 3 giai đoạn:
Giai đoạn khàn tiếng: trẻ khàn tiếng, có tiếng ho “ông ổng”, sốt nhẹ và biểu hiện nhiễm độc toàn thân.
Giai đoạn khó thở: thở khò khè, hít vào có tiếng rít, co kéo các cơ hô hấp, co rút trên và dưới ức. Khó thở được chia ra thành:
Độ I: khó thở từng cơn, tăng lên khi khám hoặc kích thích.
Độ II: khó thở liên tục, vật vã, bứt rứt nhưng còn tỉnh.
Độ III: thở nhanh nông, tím tái, lơ mơ và hôn mê.
Giai đoạn ngạt thở và chết vì chít hẹp thanh quản.
Bạch hầu mũi (gặp ở 4-10% trường hợp)
Thường gặp ở trẻ nhỏ.
Tại mũi: có chảy dịch (dịch trong hoặc dịch lẫn máu hoặc dịch máu và mủ), thường gặp ở 1 bên mũi… Ngoài miệng, lỗ mũi có loét và vết nứt, bên trong lỗ mũi có màng dịch.
Bệnh bạch hầu ác tính (hay tối độc)
Thể bệnh này thường gặp do bạch hầu họng gây ra. Trẻ có biểu hiện nhiễm độc nặng, diễn biến rất nhanh.
Toàn thân: sốt cao, mạch nhanh, huyết áp giảm, trụy tim mạch, da xanh tái, mệt lả, gan to, nôn, chảy máu cam, xuất huyết dưới da hoặc nôn ra máu, đái ra máu…
Tại chỗ: giả mạc lan rộng ra vòm họng và xuống thanh quản kèm theo xuất huyết, hoại tử xung quanh. Hạch cổ sung to, dính thành khối, vùng cồ sung nề, bạnh ra (phù nề có thể lan đến xương đòn, thậm chí xuống ngực). Hơi thở rất hôi.
Trẻ thường tử vong sau 24-48 giờ hoặc lâu nhất là 1 tuần do các biến chứng.
Bạch hầu ở các nơi khác:
Ngoài các thể bệnh trên, trực khuẩn bạch hầu còn có thể gây bệnh ở các cơ quan khác nhưng hiếm gặp, tùy theo cửa vào của vi khuẩn:
Bạch hầu da: tại chỗ vết xước da, nơi vi khuẩn xâm nhập tạo thành vết loét đường kính 0,5 – 3 cm, trũng sâu, có vẩy màu xám, dễ xuất huyết…
Bạch hầu ở kết mạc mắt, niêm mạc sinh dục – tiết niệu, ở hậu môn, ống tai… nhưng rất hiếm.
Chẩn đoán:
Chẩn đoán xác định, dựa vào các yếu tố:
Dịch tễ: bệnh thường gặp ở trẻ em, trong cùng nhà trẻ, mẫu giáo, lớp học…
Lâm sàng: triệu chứng nhiễm độc nặng, sốt nhẹ, bạch cầu tăng. Màng giả có đặc điểm như mô tả trên.
Xét nghiệm: tìm vi khuẩn gây bệnh bằng nhuộm – soi và nuôi cấy. Lấy nước canh trùng tiêm dưới da cho chuột, chuột chết sau 2-4 ngày. Nếu tiêm trong da chuột, tại chỗ tiêm sẽ hoại tử. Hiện nay áp dụng các phương pháp sinh học phân tử là nhanh nhất, xét nghiệm bằng phương pháp PCR.
Chẩn đoán phân biệt:
Bệnh bạch hầu cần chẩn đoán phân biệt với:
Viêm họng do tụ cầu, liên cầu: ở niêm mạc họng, amydal có thể phủ một màng mủ trắng, nhưng mủn, dễ bóc, bóc không chảy máu.
Viêm họng Vincent: có loét, hoại tử một bên amydal…
Ngoài ra, cần chẩn đoán phân biệt với bệnh tăng bạch cầu đơn nhân nhiễm khuẩn, bệnh giang mai, viêm họng do nấm Candida… hoặc dị vật thanh quản, áp xe thành sau họng, viêm thanh quản co thắt…
Điều trị :
Nguyên tắc điều trị:
Điều trị tại giường, nghỉ ngơi tuyệt đối
Trung hòa độc tố càng sớm càng tốt, kết hợp kháng sinh diệt vi khuẩn.
Chống tái phát và chống bội nhiễm.
Theo dõi, phát hiện, ngăn ngừa và điều trị các biến chứng.
Điều trị hỗ trợ, đề phòng và xử lý các biến chứng:
Nghỉ ngơi tại giường: cần nghỉ ngơi tuyệt đối, tối thiểu là 2-3 tuần, có tác giả đề nghị đến 55 ngày (nhất là khi có viêm cơ tim).
Trợ tim mạch, hô hấp, an thần…
Dinh dưỡng đủ, chế độ ăn nhẹ, dễ tiêu…
Khi có biến chứng viêm cơ tim: Prednisolon 1-1,5 mg/kg/24 giờ trong 2 tuần kèm theo lợi tiểu, trợ tim mạch.
Theo dõi biến chứng khó thở thanh quản: để kịp thời mở khí quản (khi khó thở độ 2). Sau khi mở khí quản phải theo dõi sát, đề phòng ùn tắc đờm rãi, bội nhiễm… và cho thở oxy hỗ trợ.
Phòng bệnh:
Thường xuyên theo dõi các tập thể trẻ em, đề phòng dịch xảy ra. Chú ý các biện pháp vệ sinh thông thường phòng bệnh lây hô hấp mùa đông.
Tiêm phòng giải độc tố bạch hầu (theo chương trình tiêm chủng quốc gia). Thường giải độc tố bạch hầu trộn tiêm chung với ho gà, uốn ván.
Buồng bệnh nhân phải khử trùng thường xuyên hàng ngày và lần cuối.
Người tiếp xúc: cần theo dõi, cấy nhầy họng. Người mang khuẩn: uống Erythromycin 7-10 ngày.





